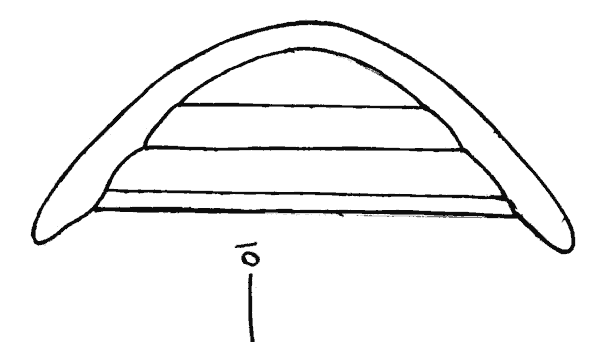
Figura 1. Lente Queratosoft. Diseño.
GARCÍA-DELPECH S, ESPÍN MORALES F, MEDINA RIVERO F, DÍAZ LLOPIS M, QUIJADA GONZÁLEZ A
La cirugía refractiva (CR) es uno de esos términos médicos que ha pasado a ser de uso generalizado por la población, es decir, desde la aparición del láser excímer y su aplicación a la reducción o eliminación de dioptrías, no es infrecuente ver cómo cualquier persona habla de la cirugía en el autobús, en la cafetería, etc.; y, se quiera o no, esto va a generar una serie de «leyendas urbanas» que a su vez influirán sobre el comportamiento de los pacientes. Una de esas leyendas urbanas es dice que «tras la cirugía para quitar las gafas, nunca más podrás volver a utilizar lentes de contacto (LC)».
No puede obviarse la gran importancia que tenemos en lo que podría llamarse la retroalimentación de dichas leyendas. En un principio, como contactólogos, podremos pensar que esas leyendas «ayudarán» a adaptar más lentes y limitarán de alguna forma la CR, pero a largo plazo eso no será así. La CR existe, se realiza todos los días y la leyenda que parecía que iba a ser una ayuda se vuelve definitivamente en nuestra contra, incluso algunos compañeros médicos u oftalmólogos llegan a dudar ¿no será verdad que realmente no se pueden adaptar LC tras la cirugía?
Esas y otras reflexiones son las que nos han llevado a intentar cumplir el «encargo» de la Sociedad Española de Contactología: Revisar este tema de una forma lo más concisa y clara posible.
La CR comprende tanto la realizada sobre la córnea y como la cirugía intraocular:
Corneal.
Incisiones corneales.
PRK.
LASIK.
LASEK, ASA.
Segmentos intracorneales.
Intraocular.
LIOS fáquicas (GBR,PRL,ICL, ).
Cristalino transparente.
Por lo tanto, es importante diferenciar estas dos vertientes, así como destacar que existen otras indicaciones de LC relacionadas con la CR, pero que no buscan una mejoría puramente óptica, sino más bien una ayuda terapéutica. Dentro de esas indicaciones se encuentra el tratamiento de erosiones corneales tras LASIK (1), de la recuperación de la úlcera producida en la PRK, etc. para todos estos casos se usan LC terapéuticas blandas, sin corrección óptica, principalmente de alto Dk, y con espesor reducido. Actualmente las LC desechables cumplen estas características y añaden la ventaja de la disponibilidad y el precio (2). Esta revisión se centrará en la primera vertiente, esto es, la utilización de LC tras CR con la finalidad de mejorar el resultado visual.
Existen varios tipos de dificultades, de diferente orden:
Psicológicas.
Paciente.
Oftalmólogo.
Técnicas.
Perfil corneal.
Histología.
Anestesia corneal.
DIFICULTADES PSICOLÓGICAS
En esta revisión no se pretende que parezca que las complicaciones de la CR son frecuentes. De hecho, las alteraciones importantes en la córnea tras CR que puedan hacer pensar en un transplante de córnea como solución son del orden de 1/12000 procesos, lo que nos haría catalogarlas de excepcionales. Sin embargo, «¡haberlas haylas!», y es de estos casos de los que es necesario hablar.
Generalmente, se trata de pacientes que acudieron en su momento con la idea de eliminar las ayudas ópticas, bien sean gafas o LC (3), y ahora se encuentran de nuevo en la consulta porque vuelven a necesitar LC tras una regresión o incluso porque han aparecido complicaciones tales como la ectasia corneal, que obligan a recurrir de nuevo a las LC. Muchos de ellos han tenido más de una cirugía, y alguno partió de una graduación relativamente débil para terminar años después con una ectasia difícil de corregir desde el punto de vista óptico. Todo esto ha de ser tenido en cuenta y claramente dificultará la adaptación de las LC (4).
El oftalmólogo que realizó la cirugía corneal es muchas veces el que se plantea adaptar las LC. Es decir, el oftalmólogo que habló hace 10 años de eliminar las LC, que planteó el «retoque» tras la «regresión» cuatro años después, que explicó la cirugía «customizada» hace tres años y que implantó unos anillos intracorneales en una córnea residual de 300 micras justo hace seis meses, es el mismo que ahora se dispone a adaptar unas LC como solución «definitiva». Pues bien, puede que el paciente siga confiando en el profesional, pero no cabe duda de que es difícil seguir manteniendo esta relación médico-paciente, principalmente porque ese oftalmólogo cada vez duerme menos y peor; los dos necesitan un resultado rápido, ni el médico ni el paciente están ya preparados para probar una gran cantidad de LC.
Y los dos, médico y paciente, se sienten muchas veces en la «obligación/necesidad» de realizar esa adaptación de lentes.
DIFICULTADES TÉCNICAS
Está claro que el perfil corneal ha sido modificado, ya no sirven las LC «estándar» o al menos no sirven en la mayor parte de los casos, y eso casi elimina la posibilidad de utilizar LC desechables en estos pacientes. Y no sólo eso, si bien en una adaptación de LC habitualmente podríamos prescindir de un estudio topográfico, aquí es totalmente imposible la adaptación sin una topografía corneal.
Pero es que la histología está también modificada, el espesor corneal es importante conocerlo, la respuesta epitelial a la adaptación de una LC va a ser diferente. Los datos de permeabilidad al oxígeno de las LC del mercado han sido obtenidos en laboratorio, y los estudios clínicos de los que se han sacado conclusiones respecto de los valores adecuados se han realizado sobre córneas «vírgenes» desde el punto de vista quirúrgico. Además, la anestesia corneal que aparece en técnicas como el LASIK influye claramente en la secreción lagrimal y en la recuperación de posibles lesiones. Es decir, hay que adaptar LC en ojos con menos lágrima y peor recuperación de erosiones corneales.
¿CUÁNDO HAY QUE ADAPTAR LENTES DE CONTACTO?
Tras la cirugía refractiva, es recomendable esperar un tiempo antes de adaptar LC. Se viene hablando de esperar un mínimo de seis meses.
Una norma básica es evitar verse «forzados» por un evento, es decir, admitir la presión del paciente respecto de que necesita las LC para un acto social, como solución a una depresión, o causas similares que nos llevarán al fracaso por la premura y por la falta de expectativas reales.
Sin embargo, es importante también darse cuenta de que en algún momento hay que plantear la posibilidad de obtener un mejor resultado visual con la utilización de LC (5).
CIRUGÍA INTRAOCULAR
En la actualidad se dispone de una gran variedad de diseños de lentes intraoculares para corregir las ametropías, de modo que tanto la utilización de lentes fáquicas como la cirugía del cristalino transparente se están realizando con frecuencia e incluso se asiste a una progresión al alza de la misma. En general, la adaptación de LC a pacientes que han sido intervenidos mediante este tipo de cirugía no suele entrañar problemas técnicos diferentes de una adaptación normal, eso sí, presentan los problemas psicológicos que antes se han mencionado. Además, al fin y al cabo, ha de pensarse que en la mayor parte de estos pacientes una ametropía residual que sea susceptible de mejorar con LC, debe serlo también con cirugía sobre la córnea, por lo que el paciente optará más fácilmente por esta segunda opción.
Si a pesar de todo lo anteriormente expuesto se opta por adaptar una LC se procederá como en una adaptación clásica, pero tiene que valorarse la posible pérdida de células endoteliales, que seguramente limitará el tiempo que el paciente debe de llevar las LC, dificultará o impedirá el porte nocturno, y guiará hacia valores de Dk que permitan un mejor funcionamiento de la bomba y retrasen la aparición de edemas epiteliales.
CIRUGÍA CORNEAL
Es muy variable. La adaptación se realizará más fácilmente en pacientes operados con técnicas que utilicen el láser excimer que en aquellos a los que se le practicaron microincisiones corneales. Los anillos intraestromales requerirán consideraciones aparte. Existen otras técnicas como el ELKAT (Excimer Laser Keratoplasty of Augmented Thickness) en las que a la hora de adaptar LC se comportarán como los pacientes transplantados de córnea, pudiendo solucionarse muchas veces mediante lentes RGP modificadas (6).
A pesar de ser variable, en la práctica clínica las actuaciones han de estandarizarse al máximo para ser efectivos, así que han de establecerse unas normas básicas, unos pasos a seguir:
1. Revisar detenidamente la topografía.
2. Comenzar con LC blandas.
3. Buscar un Dk elevado
4. Limitar al máximo la hidrofilia.
5. Limitar el porte.
6. Pasar a LC rígida permeable a los gases (RGP) si no fuera suficiente.
7. Piggy-back para mejorar la tolerancia.
8. Diferentes geometrías (pentacurvas, multiasféricas).
9. Lentes esclerocorneales.
10. Buscar un contacto directo con laboratorio productor (Lenticon, Menicon, ).
11. Estar dispuesto a modificar diámetros, geometrías, material,
Así, pues, si observando la topografía corneal se ve factible la utilización de LC blandas, se procederá como en una adaptación habitual, buscando un Dk elevado y limitando la hidrofilia, ya que la mayor parte de estos pacientes presentan algún problema en la película lagrimal que habrá que tener en cuenta.
Lentes diseñadas para la corrección de queratocono, como la lente Queratosoft, con diseños tricurvos, espesor central aumentado (entre 0,4 y 0,6 mm) y materiales de baja hidrofilia (glicerol en este caso) pueden ser una alternativa muy útil dentro de las LC blandas (fig. 1).

Figura 1. Lente Queratosoft.
Diseño.
Muchos casos no podrán solucionarse mediante el empleo de LC hidrofílicas y habrán de utilizarse LCRGP. De hecho, hay estudios que cifran en más de un 60% los pacientes a los que se les ha tenido que adaptar LCRGP (7), que a veces pueden provocar algunos problemas de tolerancia que mejorarán mediante el piggy-back.
Recientemente se han presentado resultados en los que se aprecia que la LCRGP mejoran la agudeza visual final de estos pacientes actuando directamente sobre las aberraciones ópticas que presentan tras la cirugía, e incluso parece ser que pueden ejercer un efecto de «moldeo» de la superficie corneal que tendría una cierta «memoria», siendo por lo tanto adecuadas desde un punto de vista terapéutico (8).
Las LC pentacurvas o las multiasféricas (9) serían el siguiente paso.
Aunque probablemente no haya en España mucha experiencia actualmente con las lentes de apoyo escleral, están dando buenos resultados y serían una solución adecuada a ciertos casos (10). En nuestra experiencia, las LC que ha diseñado Lenticon han dado buen resultado en casos de pacientes con ectasias tratados mediante anillos intracorneales de Keraring en los que quedaba un defecto residual, así como en transplantados de córnea con astigmatismos irregulares.
De todas formas, todas estas últimas alternativas no darán un buen resultado si no existe una adecuada comunicación entre el profesional que adapta la LC y el fabricante de dicha lente, la existencia de esa adecuada comunicación puede llevar a una adaptación casi «a la carta», en función del estudio de las imágenes con fluoresceína y de las topografías. De hecho es la técnica de elección en la mayor parte de los casos, conforme se van adaptando más lentes, acaba siendo esta última la que mejor se ajusta. Así, pues, parece aconsejable valorar las topografías y solicitar una primera lente de contacto «a la carta» al fabricante, realizar las pruebas en la clínica y habitualmente con un segundo ajuste es suficiente para adaptar las LC definitivas.
COMPLICACIONES
Muchas de ellas se evitan si ante la duda se cierra un poco más la lente, se aumenta el Dk y se reduce el tiempo de porte.
Luxaciones: Mejorarán si se modifica el diámetro, 11 mm en las rígidas y 15 mm en las blandas.
Neovascularización: Aparecen a partir de los 7 meses. Se da en un 60% en el porte diurno y un 100% en permanente.
Queratitis Punteada Superficial: Disminuirá con el tiempo. Hay que aumentar el Dk. Prestar atención a los líquidos de limpieza, porque podrían ser la causa.
Quistes epiteliales: Suelen relacionarse con la técnica quirúrgica previa.
Pérdida celular endotelial: Depende del endotelio previo y del Dk.
CONCLUSIONES
La CR se ha extendido y como cualquier técnica tiene sus ventajas y sus inconvenientes. La existencia de defectos refractivos residuales y las complicaciones asociadas a estas técnicas suponen nuevos retos para el oftalmólogo, que muchas veces pueden ser solventados mediante la adaptación de LC.
Si bien algunos casos pueden ser solucionados mediante la adaptación de lentes habituales, la mayor parte requerirán de nuevos diseños, de adaptaciones muy personalizadas, que exigirán una adecuada relación y trasvase de información entre el oftalmólogo y el fabricante.
El piggy-back, las lentes de apoyo escleral y las lentes de diseños multiasféricos son muy útiles, por lo que debería de conocerse su utilización y ser tenidas en cuenta en estos casos.
Cirugías previas como los anillos intracorneales (fig. 2) no son en absoluto impedimento para la posterior adaptación de LC, es más, se complementan.
Figura 2. Anillos Keraring +
Lente Queratosoft tras ectasia corneal.
BIBLIOGRAFÍA