VILLA COLLAR C
SUMMARY
CORNEAL REFRACTIVE THERAPY POST-LASIK
Introduction: There are patients who, after Lasik refractive surgery, need some kind of optical aid to reach good functional visual acuity. When Lasik enhancement is not advised or possible, and when spectacles are not accepted by the patient, contact lenses are the alternative. A 2002 FDA-approved orthokeratological procedure, named Corneal Refractive Therapy (CRT®), may be another option.
Case report: Patient submitted to Lasik surgery that, after two procedures, showed a mild myopic hipocorrection without any other complication. CRT contact lens use during sleep provided good visual acuity during daytime, without any other optical aid.
Conclusions: Corneal Refractive Therapy may be an option in mild myopic hipocorrections under specific conditions and circumstances.
Key words: Post-lasik myopic hypocorrection Corneal Refractive Therapy.
RESUMEN
Introducción: Existen pacientes que, después de la cirugía refractiva Lasik, precisan usar alguna ayuda óptica para alcanzar buena agudeza visual funcional. Cuando la reintervención Lasik no es aconsejable o posible y cuando las gafas no son aceptadas por el paciente, las lentes de contacto son la alternativa. Un procedimiento ortoqueratológico, aprobado por FDA en 2002, denominado Corneal Refractive Therapy (CRT®) puede ser otra opción.
Caso clínico: Paciente sometida a cirugía Lasik que, después de dos intervenciones, presenta hipocorrección miópica leve sin otra complicación. La utilización durante el sueño de las lentes de contacto CRT® proporcionó buena visión a la paciente durante el día, sin necesidad de otra ayuda óptica.
Conclusiones: Corneal Refractive Therapy puede ser una opción en las hipocorreciones miópicas leves post-lasik bajo determinadas condiciones y circunstancias.
Palabras clave: Hipocorrección miópica post-lasik, corneal refractive therapy.
INTRODUCCIÓN
Una probada eficacia, predicción y seguridad caracteriza a la cirugía refractiva corneal Lasik (1). A pesar de ello existen pacientes que, después del procedimiento quirúrgico, precisan de la utilización de una ayuda óptica para alcanzar una adecuada agudeza visual (AV) funcional. Cuando la cirugía no se complicó con una ablación irregular, un descentramiento o una ectasia iatrogénica, la utilización de gafas es suficiente para que el paciente disponga de buena AV. Pero no todos los pacientes, que acudieron a la cirugía refractiva con animo de olvidarse de las gafas, aceptan de buen grado ésta solución. Si la reintervención Lasik no es aconsejable o posible las lentes de contacto (LC) se convierten en alternativa (2).
Corneal Refractive Therapy (en adelante CRT®) (Paragon Vision Sciences) es un procedimiento autorizado por la sanidad americana (FDA) desde Junio de 2002 (3). Consiste en la utilización, durante las horas de sueño, de unas lentes de contacto rígidas de alta permeabilidad a los gases (LCRPG) y de diseño especial que ejercen unos cambios controlados en la córnea y fundamentalmente en su epitelio (4). El efecto es la reducción temporal de la baja miopía y astigmatismo (máximo de 6 y 1,75 dioptrías, respectivamente). El paciente durante el día disfruta de una buena visión sin necesidad de otra ayuda óptica. Aunque los ensayos clínicos se realizaron en ojos sanos y no sometidos a cirugía refractiva, en la actualidad se valora está opción como alternativa a las gafas y LC convencionales en las hipocorreciones miopicas leves de la cirugía refractiva corneal con láser excimer (PRK, Lasik o Lasek) (5).
En esta comunicación se describe el caso de una paciente sometida a Corneal Refractive Therapy después de cirugía refractiva Lasik.
CASO CLÍNICO
VPA, mujer de 38 años fue sometida a cirugía refractiva Lasik en AO en 1999. La intervención resultó sin complicaciones, pero una hipocorrección en ambos ojos motivó su reintervención en 2000. Una nueva regresión surgió a los pocos meses de ésta segunda intervención. El cirujano no aconsejó un nuevo procedimiento quirúrgico, por lo que desde hace más de 3 años utiliza esporádicamente gafas. Al conocer la existencia de CRT se interesó en su adecuación para el procedimiento.
El examen oftalmológico no reveló patología ocular, ni contraindicación para la utilización de LC. La PIO era 9 mm de Hg en AO para una paquimetría ultrasónica (Boston DGH 5100) de 510 y 502 micras, respectivamente y queratometrías de 40,75 D en AO. La paciente no disponía de los datos previos a su cirugía, aunque recordaba que su graduación miopica precirugía estaba comprendida entre 4 y 5 D.
La topografía corneal anterior basada en disco de Placido mostró el patrón típico y normal de una ablación central miópica, aunque su homogeneidad, sobre todo en OD, no es idónea. Sin embargo, la regularidad de superficie valorada por el surface regularity index (SRI del topógrafo TMS-2 v. 2.2.3; Tomey Technology) y las aberraciones monocromáticas de alto orden, tanto corneales como de ojo completo, mostraban valores considerados normales después de la cirugía Lasik, por lo que era de esperar una buena visión con gafas. La cara posterior de la córnea, valorada cualitativa y cuantitativamente en el mapa de elevación posterior del topógrafo Orbscan (Orbscan II®, Bausch & Lomb), no mostraba sospechas de ectasia iatrogénica que pudiera justificar las regresiones.
La AV de alto contraste sin compensación (Snellen), la refracción subjetiva y la AV con compensación es la siguiente,
OD: -AV s/c=0,800; Rx: -0,75esf -0,75cil.170º; AV c/c: 1,200
OI: -AV s/c=0,500; Rx: -1,00esf -0,50 cil.170º; AV c/c: 1,000
Los valores de refracción (Rx) eran similares a los que el paciente utilizaba desde 2000 en gafas, lo que indicaba estabilidad en el resultado quirúrgico refractivo. La refracción cicloplégica (ciclopentolato 1%) mostró los mismos valores dioptricos y de AV.
Después de concluir que se trataba de una hipocorrección no atribuible a otra complicación del procedimiento refractivo se decidió valorar la aplicación dl procedimiento CRT®. Para la determinación de la lente se hizo uso del software Paragon CRT® integrado en el topógrafo Atlas (995 A12; Carl Zeiss Meditec). Las LC recomendadas fueron 8,50 500 - 33 y 8,60 500 32, respectivamente. Una vez realizado el fluoresceinograma se decidió el cambio a 8,60 525 - 33 y 8,70 525 32, ambas en diámetro total de 10,50 mm, potencia de + 0,50 esfera y en material Paragon HDS de Dk de 100 unidades. Se valoraron los resultados fisiológicos y visuales después de la primera noche de sueño, de las 7 y 15 noches, al mes y a los 3 meses de su utilización. Los resultados visuales, que permanecieron sin cambios desde la 1.ª noche de sueño, fueron a los 3 meses:
OD: AV s/c=1,200
OI: AV s/c=0,900; Rx: -0,25esf; AV c/c=1,000
Variables que se mantienen estables durante todo el día.
Las diferencias en los otros parámetros analizados pre-adaptación y 3 meses post-adaptación CRT® se muestran en la tabla 1.

El análisis cuantitativo y cualitativo de la topografía de la cara anterior basada en disco de Placido muestra la disminución de la queratometría corneal, así como mayor homogeneidad (fundamentalmente en OD) de la zona óptica (fig. 1). El análisis de la cara posterior de la córnea post CRT no muestra cambios y la biomicroscopía del segmento anterior permanece sin alteraciones. No se observan signos hipóxicos precoces como microquistes o vacuolas. La integridad epitelial está respetada.
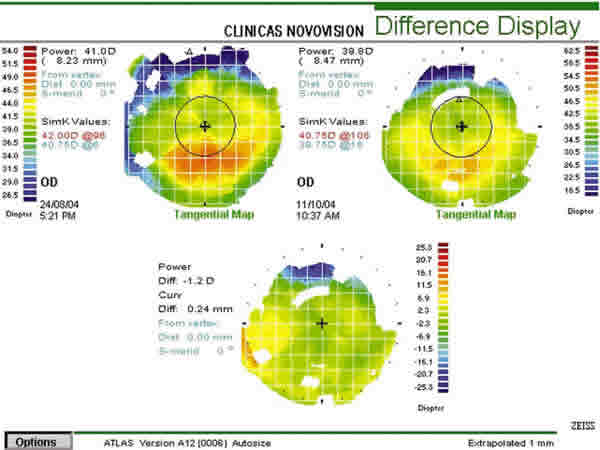
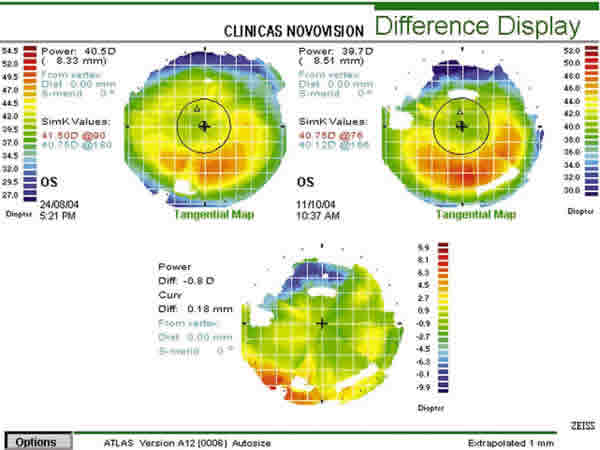
Figura 1. Topografías del OD y OI, respectivamente. En ambas topografías:
Arriba a la izquierda se observa la topografía post Lasik previa a la
utilización de CRT. Arriba a la derecha, la posterior a la aplicación. Abajo en
el centro, la diferencia. Los mapas mostrados son de curvatura tangencial.
Obsérvese la mejoría (mayor en OD) en la homogeneidad de la zona óptica después
de la aplicación de las lentes CRT.
La satisfacción del paciente con el tratamiento y los resultados obtenidos era buena. Se procedió a darle el alta del tratamiento y recomendarle controles semestrales.
DISCUSIÓN
La existencia de una AV sin compensación inferior a la prevista después de Lasik hace plantear el origen de la misma. Las irregularidades, las ablaciones descentradas o la ectasia iatrogénica pueden producirla. Las opciones de tratamiento en función de la causa son bien distintas. En el caso que se presenta los valores de regularidad de superficie (6) (SRI) indican que no estamos ante la presencia de una ablación irregular o descentrado que induzca un defecto refractivo irregular, como lo demuestra la buena AV obtenida en el examen subjetivo. Tampoco los valores de aberraciones monocromáticas, cuantificados mediante el RMS, están por encima de los esperados después de la cirugía Lasik (7). La topografía de cara posterior Orbscan descartó la existencia de una ectasia iatrogénica como inductora de la refracción residual. Se trata, por tanto, de una hipocorrección causada probablemente por una hiperplasia epitelial, que se repitió después de las dos intervenciones y que bien puede ser resuelta con la utilización de gafas esporádicamente.
Dado que la paciente aspira a una mejor AV sin medio óptico compensador podría plantearse la realización de una reintervención. El análisis de la cara posterior de la córnea mostró una elevación (60 y 65 micras, respectivamente) respecto a la esfera de referencia (54,3 y 53,7 D, respectivamente), que está dentro de los valores encontrados en el post-Lasik (con lechos estromales residuales superiores a 250 micras) (8), pero una nueva intervención aumentaría el riesgo de ectasia iatrogénica razón por lo que se descartó.
La siguiente opción es la utilización de LC. En este caso, por la inexistencia de irregularidades, las hidrofílicas, incluso convencionales dada la baja miopía tratada, podrían ser adaptadas (9). La experiencia negativa que la paciente tuvo previa a la cirugía en la utilización de este tipo de lente (sequedad) anuló ésta posibilidad. Las LCRPG en uso diario, adecuadas cuando existen irregularidades, descentramientos, o incluso ectasias iatrogénicas post-Lasik, no parecen ser las más idóneas en este caso, ya que la falta de confort inicial no es aceptada por la paciente. La CRT se presenta, por tanto, como una opción a valorar que puede satisfacer sus aspiraciones. A pesar de ser LCRPG son confortables cuando se utilizan durante el sueño. El valor queratométrico previo a la aplicación de la CRT y el final previsto no está por debajo de las 37 D y la suma de las dioptrías tratadas con láser y las residuales no superaba las 6 D (limite de CRT). Se está, por tanto, dentro de los criterios de aceptación para éste tratamiento.
Las lentes CRT son lentes tricurvas. El radio de la primera curva (RB), que es esférica, se expresa en mm y abarca los 6 mm centrales de la lente, se adapta más plana que la queratometría en un valor tal que la película lagrimal entre lente y córnea compensa las dioptrías a reducir. Una segunda zona denominada Return Zone Depth (RZD) de 1 mm de anchura consiste en una curva sigmoidal que crea una profundidad sagital en micras adecuada. A esta zona la sigue una posterior denominada Landing Zone (LZ) que es una recta (se expresa como valor de un ángulo en grados respecto a la horizontal) y se busca que sea tangente a la córnea en la medioperiferia para proveer un adecuado centrado (imprescindible para el éxito del tratamiento), proporcionando un buen levantamiento de borde que asegure el intercambio lagrimal. Las diferencias entre la lente adaptada y la propuesta por el software no sorprenden, debido a la diferencia en el perfil corneal de una córnea intervenida (oblata) frente a la normal (prolata) para la que el software está estudiado. Por ello, el análisis de fluoresceína, buscando el patrón ideal ojo de buey- (10), es imprescindible. El efecto de las lentes sobre la córnea es el del aplanamiento y reducción de espesor del epitelio corneal central y su encurvamiento y engrosamiento en la medioperiferia (zona de la RZD de la lente) (11). Este efecto se observa en las topografías de disco de Placido posterior a la utilización de las lentes. La topografía de elevación Orbscan parece no ser la adecuada para valorar estos cambios posiblemente por la pequeña o nula modificación del estroma corneal (12). Los cambios epiteliales no son producidos por presiones directas, sino por efecto de fuerzas hidrodinámicas de la lagrima que comprimen y redistribuyen el epitelio sin alterar su función (13). En esta paciente no se observaron cambios en la cara posterior de la córnea, pero algunos autores los han encontrado en tratamientos de ojos normales y más dioptrías reducidas (14).
El SRI después de la aplicación de CRT se incrementó en ambos ojos aunque los valores siguen estando dentro de la normalidad de este índice (rango de normalidad < 1). El RMS total, tanto de la córnea como del ojo completo, disminuyó, pero no así el de alto orden. Esto último muy probablemente debido al incremento del SRI. A pesar de ello la AV sin compensación mejoró significativamente, lo que pone de manifiesto la mayor influencia en la AV de las aberraciones de bajo orden (fundamentalmente el desenfoque) que las de alto orden. No cabe duda que incrementos importantes en las aberraciones de alto orden, que puede ocurrir en tratamientos de más dioptrías (15), también habrían influido negativamente en la AV sin compensación. De cualquier forma, no todas las aberraciones de alto orden afectan de igual manera a la visión. Las que ocupan los lugares centrales en el triángulo de Zernike como, por ejemplo, la esférica (de orden 4 y secundaria) y el coma (de orden 3 y secundario), tienen más influencia negativa que el resto para igual valor de RMS (16).
El tratamiento CRT no ha mostrado alteración en el endotelio corneal, ni sobre la función epitelial (17). Tampoco se han descrito alteraciones significativas de la película de lagrima distintas a las de otros usos de LC (18). La posible adherencia de la lente a la superficie ocular durante el sueño es un factor a tener en cuenta y, por tanto, las instrucciones al paciente a la hora de retirar las lentes por la mañana son imprescindibles (19).
La rotura de la barrera epitelial puede ocurrir ocasionalmente con el uso de éstas lentes, por lo que la infección (20-22) es una de las complicaciones a tener en cuenta y a vigilar. Un adecuado mantenimiento de las lentes, así como un correcto asesoramiento y seguimiento del paciente son imprescindibles. La utilización de materiales, diseños y sistemas de mantenimiento validados por organismos sanitarios competentes se hace necesaria para disminuir los riesgos inherentes a esta forma de usar LC, que bien puede ser una opción de tratamiento en hipocorrecciones miópicas regulares y leves después de cirugía refractiva Lasik.
BIBLIOGRAFÍA