
GARCÍA RESÚA C, GONZÁLEZ PÉREZ J, YEBRA-PIMENTEL E
SUMMARY
McMONNIES TEST: A TOOL SUPPORT IN DETECTION OF DRY EYE
Purpose: The development of a pilot study to assess the tear film in a healthy young population.
Material and methods: 41 no contact lens (CL) wearers (15 men and 26 women) were included in the study. All of them were asked to complete the McMonnies Dry Eye questionnaire. After, Tear Break-Up time test (BUT) and Phenol Red Thread test (PRT) were determined in the whole sample study.
Results: McMonnies Survey score showed a median value of 6, while both BUT and PRT showed a mean value of 10.72 ± 8.66 seconds and 21.24 ± 6.04 mm, respectively.
There were statistically significant differences between sexes in all tests except McMonnies Questionnaire. The most frequent symptoms was scratchiness (56.1%), followed by grittiness and soreness (24.4%), dryness (22%) and burning (12%).
Conclusion: The qualitative and quantitative test values are within normal range, although the 73.2% of subjects presented symptoms. However, the frequency they reported to have those symptoms was occasionally.
Key words: McMonnies, dry eye, BUT, Phenol Red Thread test.
RESUMEN
Objetivo: Desarrollo de un estudio piloto para evaluar la película lagrimal en una población de sujetos sanos.
Material y métodos: 41 sujetos no usuarios de lentes de contacto (LC) (15 hombres y 26 mujeres) cumplimentaron el cuestionario de Mc Monnies. Después se determinó el tiempo de ruptura lagrimal (Tear Break Up Time, BUT) y la prueba de hilo de algodón impregnado en rojo fenol (Rojo Fenol).
Resultados: El test de Mc Monnies presentó una mediana de 6, mientras que el BUT fue 10,72 ± 8,66 seg y la prueba Rojo de Fenol 21,24 ± 6,04 mm. Se observaron diferencias estadísticamente significativas entre ambos sexos en todas las pruebas de lágrima, con excepción del test de Mc Monnies. Los síntomas más frecuentes eran picor 56,1%, sensación de arenilla y molestia/dolor 24,4%, sequedad 22% y quemazón 12%.
Conclusión: Los test cuanti- y cualitativos están dentro del rango normal, aunque el 73,2% de los sujetos sea sintomático. Sin embargo, la frecuencia con que se perciben estos síntomas es ocasional.
Palabras clave: Test de McMonnies, ojo seco, BUT, Rojo Fenol.
INTRODUCCIÓN
El disconfort y la sequedad son las quejas más frecuentes de los usuarios de lentes de contacto (LC) principalmente en las últimas horas del porte diario (1,2). Estudios clínicos muestran que más del 50% de los usuarios de LC presentan síntomas de sequedad (1), siendo el motivo por el que muchos usuarios reducen el porte o utilizan las LC de manera discontinua (3-5).
Existen varios cuestionarios, muy prácticos en la clínica, que han sido desarrollados para detectar síntomas de sequedad ocular, el más usado es el test de McMonnies (1,6).
En una encuesta (4) se examinó la frecuencia con que no usuarios y usuarios de LC (rígidas y blandas) presentaban síntomas de dolor, escozor, sequedad, etc. Los que más frecuentemente presentaban estos síntomas eran los usuarios de LC blandas, en los que la sequedad ocular era ocasional en el 40-61% y permanente en el 10-21% de los usuarios. De modo semejante, investigadores canadienses (1) realizaron una encuesta a 14.000 usuarios de gafas y de LC encontrando que el 30% experimentaba síntomas de sequedad, y como factores asociados a estos síntomas resaltaron el porte de LC, la edad, el género, la alergia, los medicamentos, las patologías oculares y sistémicas, etc.
Dado que los síntomas de disconfort debidos a sequedad necesitan estudiarse con más profundidad en la práctica clínica para un mayor entendimiento de los mismos, con el fin de eliminarlos o reducirlos, el objeto de este estudio es la valoración cuali- y cuantitativa del estado del film lagrimal en una población joven.
MATERIAL Y MÉTODOS
El cuestionario de ojo seco de Mc Monnies (apéndice) ha sido cumplimentado por 48 estudiantes universitarios elegidos aleatoriamente. El test trata de evaluar la clínica del ojo seco y consta de 14 cuestiones generales que se centran en los factores de riesgo: edad, sexo, historia de uso de LC, síntomas de ojo seco, tratamientos previos para ojo seco, síntomas secundarios o asociados con estímulos medioambientales, patologías asociadas con ojo seco (artritis, síndrome de Sjögren, enfermedad tiroidea) y el uso de medicación. Los síntomas incluidos en el test son picor, sequedad, sensación de cuerpo extraño, quemazón y molestia o dolor.
De los 48 sujetos que respondieron sólo 7 (14,6%) eran usuarios de LC, mientras que los 41 restantes (85,5%) no eran usuarios, por lo que se decidió excluir a los usuarios de LC y sólo incluir a los no usuarios para los análisis. Entre los 41 sujetos incluidos en el estudio eran hombres el 36,6% (n=15) y mujeres el 63,4% (n=26). La mayor parte eran menores de 25 años (92,7%), dos eran mayores de 25 años (7,3%) y ninguno superaba 35 años.
Para valorar objetivamente la calidad y cantidad de lágrima, se determinó el tiempo de ruptura lagrimal (Break Up Time, BUT) y se realizó la prueba del hilo de algodón impregnado de rojo de fenol (test de Rojo Fenol) en el OD de los 41 sujetos.
El BUT se determinó previa instilación de fluoresceína mediante el ligero contacto con la conjuntiva inferior de una tira de fluoresceína (Barnes Hind® Ful-Glo® Fluorescein Sodium Ophthalmic Strip) humectada con una gota de solución salina (Sensitive eyes® plus Baush & Lomb®). Un minuto más tarde se les pidió que parpadearan 3 veces y que mantuvieran el ojo abierto el máximo tiempo posible, examinándoles en el biomicroscopio con iluminación moderada, filtro azul-cobalto y haz ancho, ya que el recorrido de la córnea con sección óptica facilita la determinación del BUT, pero produce valores erróneamente elevados (7). El BUT se determinó contando el tiempo transcurrido entre el último parpadeo y la formación del primer punto o línea oscura indicativo de la rotura lagrimal. Cuando el tiempo de rotura superaba 50 seg se detenía la prueba y se contabilizaba como 51. Se tomaron 3 valores de BUT, promediando los 2 más próximos (8).
El test Rojo Fenol se determinó aplicando un hilo de algodón (Zone Quick, Menicon) en el tercio externo del párpado inferior. Este hilo de algodón (70 mm longitud) está impregnado de fenolftaleína o rojo fenol que le confiere un color amarillo. Cuando se humecta con la lágrima cambia de color amarillo a naranja, indicando cambio de pH. Después de 15 seg, el hilo se retira del párpado inferior y se mide la longitud que cambia de color. Se tomó una única medida por ojo, ya que la repetición del test no muestra resultados diferentes entre múltiples medidas tomadas en la misma sesión (9).
Para mantener similares condiciones ambientales las medidas se realizaron siempre en el mismo gabinete. Para evitar la interferencia del lagrimeo reflejo en los resultados se esperó como mínimo 5 min entre cada medida.
El análisis estadístico de los resultados se ha hecho con el software estadístico SPSS v.10.0
RESULTADOS
Resultados del test
Los resultados del test de McMonnies, BUT y Rojo Fenol de los 41 sujetos se presentan en la tabla 1. Los valores del test de McMonnies responden a una variable discreta, es decir, sólo toman ciertos valores discretos dentro de un rango, por lo que el descriptivo estadístico de tendencia central que más se le ajusta es la mediana y no la media.

Para el BUT, aunque según la prueba de Kolgomorov-Smirnov se ajustaba a una distribución normal (p = 0,08) se eligió considerar la mediana y no la media junto con las pruebas no paramétricas, ya que la distribución mostró una elevada asimetría (asimetría = + 3,227) porque la muestra se inclinaba hacia los valores más elevados. Además, en otros estudios han demostrado que la distribución del BUT no responde a una distribución normalmente ajustada (8,10).
El test Rojo Fenol mostró una distribución normal, según la prueba de Kolgomorov-Smirnov (p = 0,562) y bajo coeficiente de asimetría (asimetría = -0,346), por lo que la media y las pruebas paramétricas son apropiadas en este caso, aunque cuando se comparó Rojo Fenol con BUT o con valor de McMonnies, se usaron test no paramétricos.
En la tabla 2 se muestra la correlación entre las distintas variables para los 41 sujetos. Debido a los datos no paramétricos (McMonnies y BUT) el coeficiente de correlación utilizado fue la r de Spearman en lugar del coeficiente de correlación de Pearson. La relación era considerada estadísticamente significativa si P 0,05. Sólo existió relación estadísticamente significativa entre el BUT y el coeficiente de Mc Monnies, aunque fue débil (r = 0,283, p = 0,037, unilateral).

Diferencias según sexo
En la tabla 3 se representan los descriptivos estadísticos de la prueba de McMonnies, BUT y rojo fenol dividido por el sexo. Aunque hay menos hombres (n = 15) que mujeres (n = 26) en la muestra de estudio, la diferencia no fue estadísticamente significativa (Chi Square, c2 = 2,951, p =0,086). Para cada prueba, se compararon los valores obtenidos entre los hombres y las mujeres. Los tests estadísticos utilizados fueron la prueba-t para los datos paramétricos (Rojo Fenol) y la prueba de Mann-Whitney para los no paramétricos (McMonnies y BUT). El nivel de significación estadística se fijó al 5% (p 0,05). Los resultados mostraron que el valor del cuestionario de McMonnies no fue estadísticamente diferente entre hombres y mujeres (p = 0,314), sin embargo, con respecto al resto de las pruebas, las mujeres mostraron BUT y Rojo Fenol estadísticamente menor que los hombres (p = 0,013 y p = 0,038, respectivamente).

Clasificación de ojo seco
En el cuestionario de McMonnies (6), según el resultado obtenido, se clasifica el grado de ojo seco en 3 categorías principales: ojo normal (valor de 0 a 9), ojo seco marginal (valor de 10 a 20) y ojo seco (valor mayor de 20). En este estudio se obtuvo que el 75,6% de los sujetos (31 casos) eran normales, el 19,5% (8 casos) presentaba ojo seco marginal y el 4,9% restante (2 casos) tenían ojo seco. El porcentaje de sujetos normales fue estadísticamente mayor que el de sujetos con ojo seco marginal y ojo seco (Chi Square, c2 = 34,29, p < 0,0001). A pesar del escaso número de sujetos con ojo seco marginal y ojo seco, se compararon los valores de BUT y Rojo Fenol entre cada grupo. No había diferencias estadísticamente significativas del BUT (Mann-Whitney, p = 0,095) y Rojo Fenol (ANOVA, p = 0,670) entre los 3 grupos, aunque estos resultados han de interpretarse con cautela debido al escaso número de sujetos en el grupo de ojo seco marginal y ojo seco normal.
Síntomas referidos por los sujetos
Según el cuestionario de McMonnies, sólo 11 sujetos (26,8%) de los 41 de la muestra eran asintomáticos, mientras que 30 sujetos (73,2%) habían experimentado algún síntoma o grupo de síntomas.
En la figura 1 se muestra el porcentaje de los cinco síntomas incluidos en el cuestionario de McMonnies. El síntoma más común fue picor (56,1%), seguido de sensación de arenilla (24,4%), molestia/dolor (24,4%), sequedad (22%), y quemazón (12%).
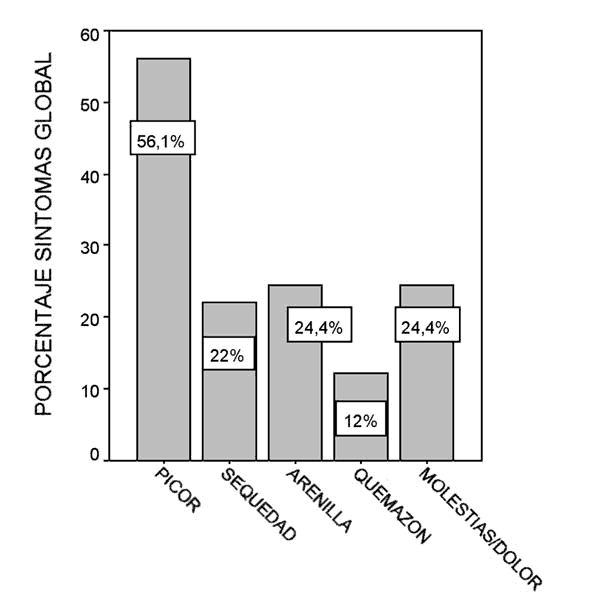
Figura 1. Porcentaje de síntomas referidos.
La frecuencia con que se padecen los síntomas es un potente indicador de ojo seco. Esto se tiene en cuenta en el cuestionario de McMonnies al preguntar con qué frecuencia se padecen los síntomas citados previamente, y se clasifica en: A veces, casi siempre y siempre. En el presente estudio, 25 de los sujetos sintomáticos (61%) referían haber padecido los síntomas a veces, mientras que 5 sujetos (12,2%) los padecía casi siempre.
Ningún sujeto refirió padecer los síntomas siempre.
En la figura 2 se muestra la frecuencia con que experimentan cada síntoma, viéndose que «a veces» tienen picor 46,34%, sensación de arenilla 21,95% y dolor o molestias 21,95%, sequedad 14,63 % y quemazón 9,76%. Presentan «casi siempre» picor un 9,76%, sequedad un 7,32%, arenilla 2,44%, quemazón 2,44% y molestias o dolor un 2,44%.
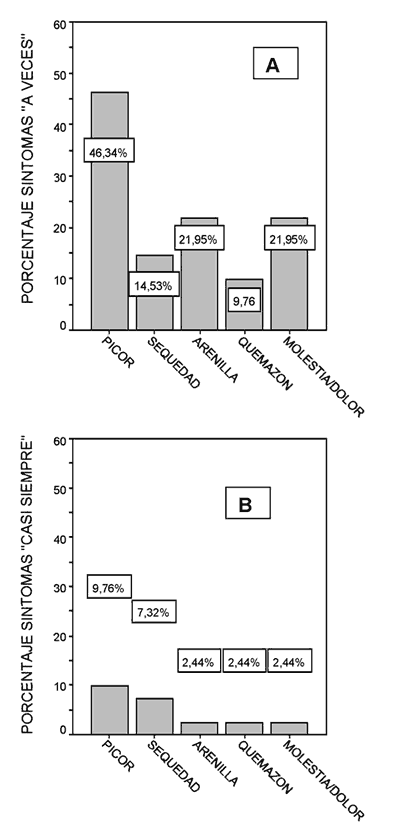
Figura 2. Porcentaje de síntomas según la frecuencia con que son
experimentados: A) Refieren percibir los síntomas "a veces". B) Perciben los
síntomas "casi siempre".
DISCUSIÓN
Estos son los resultados preliminares de un estudio, actualmente en proceso, que trata de evaluar las características de la película lagrimal de una población universitaria en la comunidad gallega.
A 41 personas jóvenes no usuarias de LC se les evaluó la calidad y cantidad de lágrima con el cuestionario para ojo seco de McMonnies, y con las pruebas BUT y Rojo Fenol. El valor de la mediana para el test de McMonnies fue 6, dentro del rango de sujetos sanos (< 10) (6), e inferior al encontrado por Mainstone y cols. (11) para personas sanas de 64,4 ± 11,1 años, si se toma 14,5 como valor de corte para la detección de ojo seco. Con este valor se obtendría la mejor sensibilidad y especificidad del test (12). La diferencia podría deberse a la edad de las personas sometidas a estudio, ya que se ha referido una disminución de la producción (13,14) y estabilidad lagrimal (15) con la edad. Si se atiende a cuestiones concernientes a patologías sistémicas (ejs., sínd. Sjögren, disfunciones tiroideas) las respuestas de los encuestados fueron negativas. Donde existían más respuestas afirmativas era en cuestiones concernientes al ojo seco evaporativo (16).
El valor promedio del BUT fue 10,72 seg con una mediana de 8 seg, resultado comparable a los 10,7 seg observados por Cho y Brown (17) en un estudio reciente con procedimientos similares en 17 orientales. Sin embargo, en un estudio anterior, Cho y Douthwaite (8) habían referido una mediana inferior (5,6 seg). Por otro lado, Yap (18) obtuvo un BUT mayor (14,9 seg). Así, pues, es manifiesta la existencia de controversia sobre la fiabilidad del test de BUT, ya que para algunos autores es fiable y reproducible (17,19,20) mientras para otros carece de repetibilidad por lo que sus resultados deben interpretarse con cautela (21,22). Bernnett y Gordon (23) sostienen que puede ser bastante repetible si al hacer la medida se tienen en cuenta algunos factores como, por ejemplo, control de la humedad relativa o si se realizan varias medidas. En este estudio se han hecho medidas triplicadas del BUT y se han promediado las dos más cercanas para evitar la excesiva dispersión de los valores (8,17). Los valores de tendencia central están en el límite (media =10,72 seg) o son ligeramente inferiores (mediana = 8 seg) al valor de corte (10 seg) para la detección de ojo seco. No obstante, Cho y Brown (17) discuten este valor de corte, argumentando que siempre se ha aceptado como indiscutible desde el estudio de Lemp y cols. (24); además, en él, el observador retenía los párpados del sujeto, lo que se ha visto falsea las medidas (17).
El test de Rojo Fenol ofreció un promedio de 21,2 mm, comparable a los 22,2 ± 5,3 mm encontrados por Mainstone y cols. (11) en personas sanas, y algo superior al encontrado por Tomlinson y cols. (9) (17,3 ± 6,7 mm) o por Cho y Chan (25) (rango de 11,3±6,1 mm a 19,3±4,6 mm). Una posible explicación podría estar en el procedimiento utilizado. Así, se ha sugerido que el test de Rojo Fenol estimula una pequeña cantidad de lagrimeo reflejo (9). En el estudio de Cho y Chan (25) se pidió a los pacientes que durante la prueba mantuvieran la mirada arriba o nasalmente en lugar de posición primaria, evitando el posible contacto del hilo con la córnea, mientras que en este estudio siguiendo las indicaciones del fabricante se pidió al paciente que fijara de frente sin prohibirle parpadear. Los valores normales para el test de Rojo Fenol están comprendidos entre 10 y 20 mm (26), mientras que un valor £ 9 mm es indicativo de ojo seco (27). El valor medio de esta muestra (21,2 mm) es claramente superior al valor de corte y algo mayor que el límite superior del rango normal, lo que es acorde con la idea de que el lagrimeo reflejo puede sobrestimar los resultados del Rojo Fenol.
Cuando se estudió la correlación entre los test McMonnies, BUT y Rojo de Fenol se vió que sólo era estadísticamente significativa la relación entre el BUT y el McMonnies. Sin embargo, la correlación era débil (r = 0,283), por lo que puede considerarse que la relación entre ambas variables es casi nula. Por el contrario, otros estudios sí han mostrado correlaciones estadísticamente significativas entre los valores de las distintas pruebas de lágrima; y, cabe pensar que esto se debe a que los estudios donde las correlaciones fueron estadísticamente significativas incluían en la muestra a pacientes con ojo seco (11,28). Tomlinson y cols. (9), como en el presente estudio, no obtuvieron ninguna relación estadísticamente significativa entre las pruebas de lágrima realizadas. En su estudio tampoco incluyeron a sujetos con ojo seco y concluyeron que «el potencial para la correlación es mayor cuando existe un amplio rango de valores, como ocurre cuando se incluyen sujetos con ojo seco».
Las mujeres mostraron valores de BUT y Rojo Fenol más bajo que los hombres. Se han encontrado pocos estudios que valoren los parámetros lagrimales según el sexo. Craig y Tomlinson (29) examinaron la calidad y cantidad de lágrima en hombres y mujeres de 35,8 ± 17,5 años, encontrando que el tiempo de ruptura lagrimal no invasivo (NITBUT) en las mujeres era menor que en los hombres, lo que indica peor calidad de lágrima en las mujeres y coincide con lo visto en este estudio. Sorprende que en sujetos jóvenes (92,7% menores de 25 años) halla diferencia entre hombres y mujeres. En este sendido de diferencias de género, Farris y cols. (30) refirieron una mayor osmolaridad en mujeres mayores de 40 años que en hombres, lo que sugería que las mujeres posmenopáusicas tenían el flujo lagrimal disminuido. Holly y Lemp (31) encontraron mayor proporción de queratoconjuntivitis sicca en las mujeres postmenopáusicas. Según los resultados del presente estudio las diferencias en la calidad y cantidad de lágrima entre hombres y mujeres no serían únicamente resultado de cambios hormonales postmenopáusicos, si no que estarían presentes ya desde edades más tempranas. Es necesario realizar futuros estudios donde se aumente el tamaño de la muestra antes de poder confirmar estos resultados.
El test de Mc Monnies, contrariamente al BUT y al Rojo Fenol, no mostró diferencias significativas entre sexos, lo que intuye la falta de correlación entre los métodos estándar para el diagnóstico de ojo seco y los síntomas de ojo seco (32).
Para la detección de ojo seco con el cuestionario de McMonnies el punto de corte (> 14,5) es el que ofrece la mejor sensibilidad y especificidad. En este estudio, únicamente había 2 sujetos con valor por encima de 14,5, por lo que se optó por la clasificación donde se incluye un estadío intermedio de ojo seco marginal (12). De esta forma, 75,6% de los sujetos se clasificaron como normales, 19,5% como ojo seco marginal y 4,9% como ojo seco. El escaso porcentaje en las dos últimas categorías no posibilita el cálculo estadístico, pero aunque se realice no se observará diferencia entre el BUT y el Rojo Fenol de cada grupo. El valor del Rojo Fenol es similar en cada categoría (ojo normal = 21,6 mm, ojo seco marginal = 19,5 mm, ojo seco = 22 mm). Sin embargo, el BUT muestra un valor medio inferior en personas con ojo seco marginal y ojo seco (ojo normal = 11, ojo seco marginal = 8,6 y ojo seco = 5), que aunque no es estadísticamente significativo podría serlo si se aumentara el número de sujetos de la muestra. Con base en estos datos, el tipo de ojo seco de las personas jóvenes sería evaporativo, ya que el indicador de cantidad lagrimal (Rojo Fenol) permanece intacto, mientras que el indicador de calidad lagrimal (BUT) disminuye. Esto era de esperar, ya que la muestra está formada por jóvenes donde las principales causas de ojo seco son evaporativas como la blefaritis o la disfunción de las glándulas de Meibomio que reducen el BUT, y están lejos de las relacionadas con la secreción lagrimal, como el síndrome de Sjögren u otras enfermedades lagrimales propias de grupos de edades más avanzadas.
El test de Mc Monnies pregunta por cinco síntomas: picor, sequedad, sensación de arenilla, quemazón y molestia o dolor. Existen otros cuestionarios que incluyen otros síntomas como sensibilidad a la luz (32), cambios visuales (32), borrosidad (33), etc. Begley y cols. (32) encontraron que en los no usuarios de LC el síntoma más frecuente era el disconfort, seguido por cambios visuales, picor y sensibilidad a la luz. El test de McMonnies en esa misma muestra mostró como síntoma más común la sequedad, seguido de quemazón, picor, molestia/dolor y finalmente sensación de arenilla. En el presente estudio el síntoma más común fue el picor, seguido de sensación de arenilla junto con molesitas/dolor, sequedad y, por último, quemazón. Más importante todavía que la severidad es la frecuencia con que se padecen los síntomas. El mayor porcentaje de síntomas aparecen «a veces», porque la muestra de ambos estudios está compuesta de sujetos sanos.
BIBLIOGRAFÍA