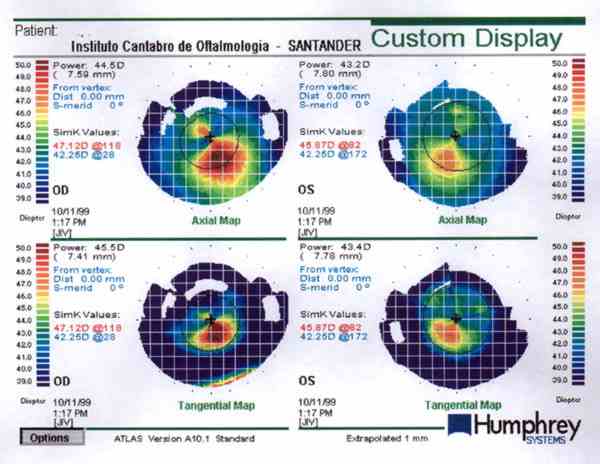
Fig. 1. Topografía en proyección axial y tangencial a los 12 meses.
VELARDE RODRÍGUEZ JI
SUMMARY
TOPOGRAPHIC CHANGES IN A CONTACT LENS WEARER AFTER EARLY KERATOCONUS DETECTION IN A SCREENING OF CANDIDATES FOR REFRACTIVE SURGERY
Purpose: To describe twenty month changes in topographic-derived indices in a young patient, 7 years contact lens wearer, after forme fruste keratoconus description.
Methods: Corneal topography with Humphrey Mastervue Atlas Eclipse was used to appraise changes in Pathfinder, I-S and KISA indices.
Results: All detection indices found progresive sub-clinical keratoconus. In left eye only I-S index was abnormally high.
Conclusion: Keratoconus detection indices permits diagnosis of forme fruste KC in a young contact lens wearer without clinical signs.
KEY WORDS: Corneal topography, keratoconus, contact lenses.
RESUMEN
Objetivo: Describir las alteraciones de diferentes indicadores en la topografía corneal de un paciente de 29 años portador de LC RGP, durante 7 años, al que en el curso del estudio previo de candidato a cirugía refractiva se le identifica como queratocono incipiente sin signos clínicos.
Método: Se realizó el estudio topográfico a lo largo de veinte meses mediante Topógrafo Humphrey Mastervue Atlas Eclipse, y la valoración entre otros de los indicadores: Pathfinder, I-S, y KISA.
Resultados: Se observó la confirmación paulatina de todos los indicadores como queratocono sub-clínico, con distintos grados de sensibilidad. En el ojo contralateral solo fue positivo el índice I-S.
Conclusión: En ausencia de signos clínicos, los diferentes índices de detección de queratocono utilizados han permitido su identificación y seguimiento en este portador de LC.
PALABRAS CLAVE: Topografía corneal, queratocono, lentes de contacto.
INTRODUCCIÓN
El queratocono es una alteración de la córnea, a menudo bilateral, que presenta deformidad y adelgazamiento corneal, progresa lentamente y se desarrolla entre la pubertad y los 30 años. El desarrollo de la topografía corneal ha permitido un rápido, fácil y completo medio de estudio de la superficie corneal, que puede identificar las formas incipientes (1-3).
Aunque su presencia se ha asociado con varias entidades clínicas, entre ellas el uso de lentes de contacto, alteraciones estructurales y/o bioquímicas, por el momento se desconoce su etiología precisa, y no se han identificado agentes probados que influyan en su progresión (4,13).
En el caso de los portadores de lentes de contacto, no se han identificado casos que tuvieran estudio topográfico negativo previo al porte (5).
Se han ido desarrollando una serie de índices y valores numéricos que delimitan con un alto grado de fiabilidad, los casos sub-clínicos de otro tipo de patologías como astigmatismos irregulares, o las alteraciones originadas por el uso de lentes de contacto, etc. (6)
Se presenta el caso de un paciente portador de lentes de contacto, que en el estudio topográfico de candidato a cirugía refractiva presenta una imagen compatible con forma sub-clínica de queratocono. Se realiza su seguimiento durante veinte meses sin porte de LC, analizando distintos índices y su progresión a lo largo del tiempo.
CASO CLÍNICO
Varón de 29 años, que refirió antecedentes de alergia al polen y al polvo, usuario de gafas y lentes de contacto RGP desde hace 7 años y medio, una media de 12 horas al día, el último año de forma irregular, que deseaba ser candidato a cirugía refractiva. Presentaba una refracción: OD: 6,50/4,00/50° = 0,60; OI: 6,00/3,25/150°=0,85.
En la exploración oftalmológica no se observaron alteraciones corneales, y se realizó un estudio corneal después de estar 7 días sin usar sus LC RGP.
Se evidenció en OD una imagen topográfica con patrón en pajarita asimétrica y eje radial oblicuo, cono con vértice de 6,65 mm de radio situado a 2 mm del centro corneal en el eje de 300° (nasal inferior) compatible con posible pseudo-queratocono. OI presentaba una imagen similar pero mucho menos marcada, con un vértice de 7,35 mm situado a 2,10 mm en el eje de 250° (4). La proyección tangencial dio unos valores algo superiores, con una distancia al centro algo menor. La paquimetría ultrasónica (Tecknar) no reveló a nivel del cono diferencias significativas con respecto a las áreas adyacentes (7).
Se planteó el cese del porte de LC durante un mes, y se repitió el estudio topográfico, con pocas variaciones respecto al previo. Después de diferentes períodos de tiempo sin usar LC, se observaron leves cambios en las topografías, y en ninguna de las exploraciones se evidenció la presencia de signos clínicos después de un cuidadoso estudio corneal, como líneas de Vogt, anillo de Fleischer o cicatrices corneales, por lo que se le identificó como queratocono sub-clínico (fig. 1).

Fig. 1. Topografía en proyección axial y tangencial a los 12 meses.
La valoración topográfica se efectuó mediante diferentes indicadores, además de los correspondientes a la proyección tangencial y el sistema Pathfinder de análisis corneal, incluido en la versión A10.1 del software del topógrafo Humphrey Mastervue Atlas Eclipse (tabla I).

Las variaciones de cada índice a lo largo del tiempo, se indican en las tablas II y III.


DISCUSIÓN
Este tipo de paciente, que solicita ser candidato a cirugía refractiva, portador de lentes de contacto, al que se le descubre un posible queratocono, nos plantea en principio varias dudas.
Primeramente la etiqueta de la alteración topográfica, si es debida al porte de LC (modelado corneal) y por ello modificable a lo largo del tiempo, si se trata de un astigmatismo asimétrico o nos está informando sobre una posible alteración corneal. Se comprueba con el seguimiento durante veinte meses, que las alteraciones de la topografía no desaparecen con el tiempo, desechando la presencia de un warpage. Por otra parte, el estudio comparativo de los índices SF y CIM, utilizados también por el sistema Pathfinder, nos sitúa al ojo derecho muy por encima de los valores obtenidos para modelado corneal, y al izquierdo en un área límite entre modelado y queratocono (6).
Una vez descartado el modelado corneal, el siguiente paso fue valorar la posibilidad de un posible queratocono sin manifestaciones clínicas, y que pueda ser originado por el propio porte de LC, como se ha postulado por otros autores (5,8). En este caso, hace 7 años y medio, cuando empezó a usar sus LC, nos falta también, igual que a ellos, información sobre la posible topografía previa que le hubieran hecho y nos certificara la ausencia de alteraciones. Es posible que al ser un paciente joven en aquel momento (21 años) no tuviera todavía alteraciones queratométricas, y que a lo largo de estos años haya ido evolucionando a la forma sub-clínica.
Como otra posibilidad, se ha descrito la posible asociación del queratocono con historia o síntomas de alteraciones alérgicas como en el caso que estudiamos, aunque hay estudios que no encuentran una significación estadística (9).
Finalmente, a la hora de asegurar nuestras sospechas, y en ausencia de manifestaciones clínicas, para confirmar y valorar el grado de queratocono recurrimos a diferentes indicadores. Dependiendo de la sensibilidad de cada uno de ellos podremos detectar los casos con alteraciones mínimas.
Los valores de la K central no llegan a 47D en ninguno de los casos, y en ninguna de las proyecciones, con una diferencia entre ambos ojos, levemente superior a 1D al final de los 20 meses, lo que nos orienta hacia formas incipientes. A pesar de ello, a nivel del cono, se obtuvieron valores superiores a 50D en el ojo derecho, que fueron algo mayores en la proyección tangencial. En este ultimo punto no hay parámetros fijos a la hora de relacionar la aparición de los signos clínicos con la potencia corneal. En los seguimientos topográficos de Maguire, se cita la presencia de Líneas de Vogt y anillo de Fleischer cuando el cono alcanza un valor de 49D, en un caso de QC avanzado en el ojo contralateral; y también existen casos como el descrito por Harrison, que presenta líneas de Vogt y una potencia de 45,5D a nivel del cono (14,15).
El índice I-S resulta elevado (4,7) desde el principio en OD, con leve incremento a lo largo del tiempo, lo cual nos está indicando un cierto grado de progresión en una persona de 29 años. En el ojo izquierdo tiene un valor límite a los cuatro meses, que también se incrementa a lo largo del tiempo (10,11). El hecho de no tener una localización central y ser asimétrico va a favorecer la sensibilidad de este índice.
La valoración con el índice KISA utiliza en parte a los anteriores, además del astigmatismo y el SRAX, teniendo los casos normales unos valores situados entre 10 y 60, los sospechosos se sitúan entre 70 y 110, y en los avanzados se obtienen unas cifras superiores a 5.000. En este caso, según la puntuación obtenida, el ojo derecho correspondería a un queratocono incipiente, también con cierto grado de progresión a lo largo del tiempo, y el ojo izquierdo entraría dentro de la normalidad (12).
Finalmente el sistema de análisis Pathfinder, añade al estudio del factor de forma y de la medida de irregularidad corneal, los valores de la curvatura tórica media de referencia (TKM) (6). Se realizó al año de seguimiento y en el ojo derecho le identifica como queratocono y en el izquierdo como normal.
El conjunto nos ha informado de una alteración topográfica compatible con queratocono sub-clínico en OD, ratificado por la mayoría de los índices, y con leve progresión en los últimos meses. El ojo contralateral presenta leves indicios topográficos de la misma alteración. Ello nos hace reconsiderar las actuaciones sobre este tipo de córneas.
BIBLIOGRAFÍA